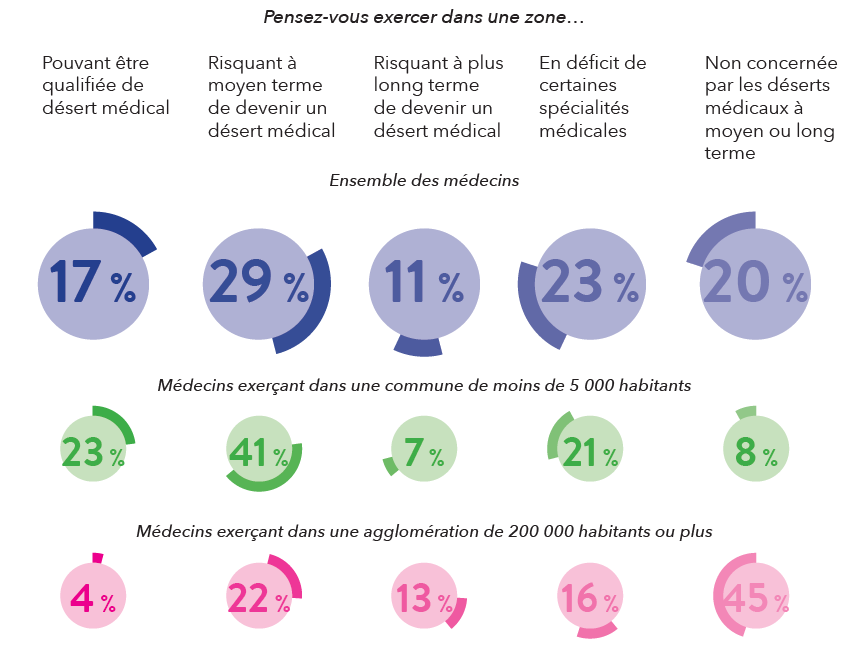
Dans le cadre de la 2e édition de l’Université des déserts médicaux et numériques (#UDMN) qui se tiendra les 20 et 21 septembre prochains, Egora a dévoilé les résultats d’une enquête menée auprès des médecins : pour plus de 17 % des répondants, les déserts médicaux sont déjà une réalité.
Au-delà des médecins qui exercent déjà sur un territoire dit « désert médical », ils sont 29 % à indiquer qu’ils exercent dans une zone risquant de l’être d’ici moins de 5 ans, et 11 % à plus long terme. Globalement, ce sont donc près de 6 médecins français sur 10 qui seraient concernés directement par cette problématique aujourd’hui et dans les années à venir.
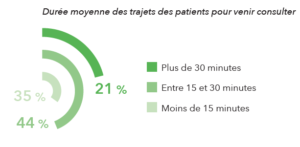
Pour le Dr Alain Trebucq, Président directeur général de Global Média Santé, éditeur d’Egora : « Cette perception de la durée des trajets pour aller consulter peut correspondre autant aux difficultés de circulation dans les grandes agglomérations qu’à la proximité existant encore dans les petites communes. Mais elle peut également indiquer que les patients résidant dans les plus petites communes sont aujourd’hui obligés de se rendre dans les grands centres urbains pour consulter. Preuve concrète d’inégalité territoriale dans l’accès aux soins ».
Des mesures et des propositions… pour irriguer les déserts médicaux
Qu’elles soient d’origine gouvernementale, parlementaire, syndicale… de nombreuses propositions et mesures sont annoncées depuis plusieurs mois voire années pour répondre aux déserts médicaux et assurer une égalité d’accès aux soins en tous points du territoire.
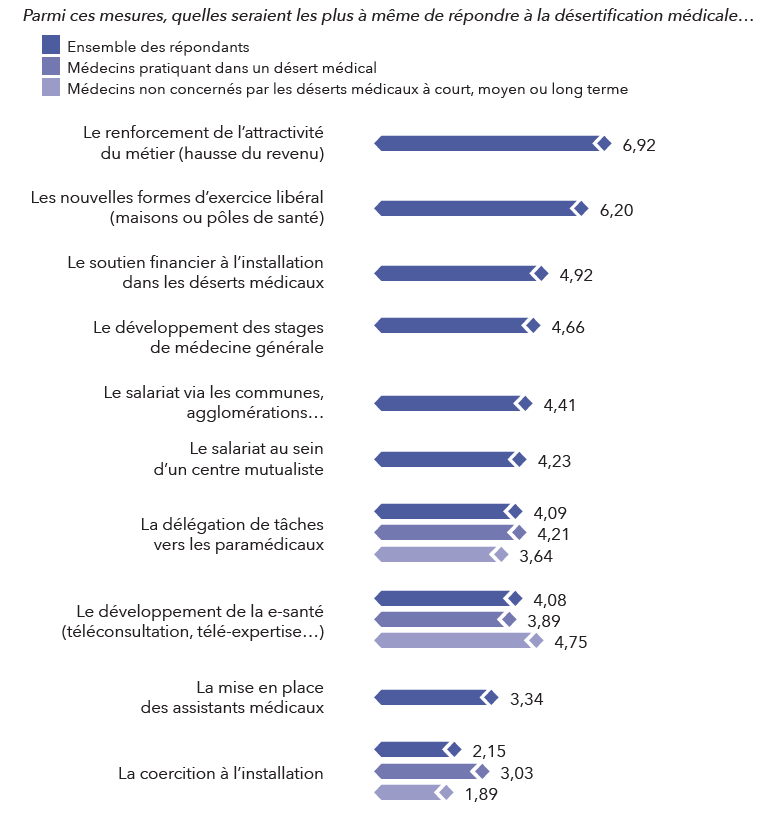
Si l’on sonde les médecins sur les 10 principales mesures, trois grandes catégories apparaissent :
- 2 mesures plébiscitées : avec des notes respectives de 6,92/10 et de 6,20/10, les deux
mesures qui se détachent nettement sont le renforcement de l’attractivité du métier (hausse
du revenu) et les nouvelles formes d’exercice libéral (maison ou pôle de santé). - 6 mesures sans réel enthousiasme ni rejet fort : cette famille regroupe des mesures aussi
variées que le salariat via les communes, le développement des stages de médecine
générale ou encore celui de la e-santé, avec des notes entre 4 et 5/10. - 2 mesures rejetées : avec les notes les plus basses du classement, la mise en place des
assistants médicaux (3,34/10) et la coercition à l’installation (2,15/10). La coercition à
l’installation recueillant même la note de 1/10 pour plus de 54 % des médecins répondants.
« Il faut noter que, si le classement des mesures ne varie pas selon que les médecins exercent dans un désert médical ou ont déclaré ne pas être concernés par ce problème à moyen ou long terme, des différences existent toutefois » indique Guillaume de Durat, Président de l’Université des déserts médicaux et numérique, avant de poursuivre : « Ainsi, le renforcement de l’attractivité du métier via la hausse du revenu est moins bien noté par les médecins exerçant dans les déserts médicaux – 0,5 point d’écart avec ceux n’étant pas concernés – et la coercition est mieux perçue, avec une notre de 3,03/10 versus 1,89/10 pour ceux n’étant pas concernés ».
Déserts médicaux : quelle place pour la e-santé ?
La e-santé, la téléconsultation, la télé-expertise, la télésurveillance médicale des patients, le Dossier Médical Partagé, les objets connectés de santé… peuvent-ils améliorer ou faciliter l’accès aux soins sur les territoires sous-dotés en professionnels de santé ?
Pour 48 % des médecins, la réponse est nettement oui. Mais 33 % ne le pensent pas et 19 % ne se prononcent pas. Ces résultats globaux masquent une profonde disparité de perception. Ainsi, les médecins exerçant dans les communes de moins de 5 000 habitants ne sont que 36 % à répondre positivement alors qu’ils sont 60 % pour ceux exerçant dans une agglomération d’au moins 200 000 habitants.
« Cette différence est tout à fait logique. Elle correspond à la double peine. Les déserts médicaux sont souvent – pas toujours – des déserts numériques… Alors comment la e-santé pourrait-elle être une réponse ? » souligne Guillaume de Durat.
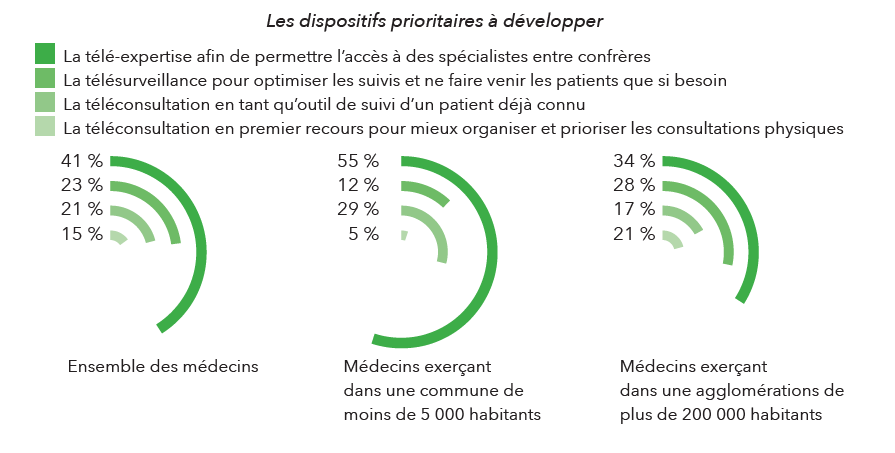
Parmi les différentes formes de solutions portées par la e-santé, la télé-expertise est le domaine qui suscite le plus d’enthousiasme parmi les médecins qui pensent que la e-santé peut être un élément de réponse. 41 % y voyant le dispositif principal à développer, loin devant la téléconsultation en tant qu’outil pour suivre un patient déjà connu (21 %), la téléconsultation en premier recours (16 %) ou la télésurveillance (22 %).
Cet enthousiasme envers la télé-expertise est encore plus fort chez les médecins isolés. 46 % de ceux pratiquant dans les déserts médicaux et 55 % de ceux exerçant dans les communes de moins de 5 000 habitants la plébiscitant.
À contrario, les médecins exerçant dans les agglomérations de plus de 200 000 habitants ne sont que 34 % à trouver ce domaine de la télémédecine comme étant prioritaire.
Pour le Dr Alain Trébucq : « Ces résultats montrent clairement que s’il n’existe pas une médecine des villes et une médecine des champs, il existe toutefois des solutions différentes à déployer selon les territoires et leur spécificité ».
Et si les médecins apportaient leur propre réponse aux déserts médicaux ?
33 % des médecins sondés ont profité de cette enquête Egora-Université des déserts médicaux et numériques pour proposer leur propre vision de la problématique.
Au-delà de la traduction d’un besoin d’expression, ce grand nombre de commentaires exprime une inquiétude bien réelle. Une inquiétude que la majeure partie des médecins lient directement à l’attractivité des territoires. Sans services publics (poste, administration, école, collège…), sans commerces de proximité, sans biens culturels et sans accès au numérique, ces territoires, qu’ils soient ruraux ou en agglomérations, sont d’abord des déserts (tout court) avant d’être des déserts médicaux.
Autrement – et plus directement – dit par l’un des médecins répondant à l’enquête : « En milieu rural, c’est souvent la “ruralité” qui fait fuir les jeunes médecins, même avec de bonnes conditions de travail... ».
La perception des déserts médicaux par les médecins – Enquête réalisée online auprès de 523 médecins exerçant en France, 68 % d’hommes et 32 % de femmes, 66 % exercent en libéral, 58 % étant médecins généralistes, 21 % dans des communes de moins de 5 000 habitants, 22 % entre 5 000 et 20 000 habitants, 27 % entre 20 000 et 100 000 habitants, 10 % entre 100 000 et 200 000 habitants et 21 % au-delà de 200 000 habitants.
Source : Egora – Université des déserts médicaux et numériques
Buzz E-santé est partenaire de l’Université des déserts médicaux et numériques

Vous devez être connecté pour poster un commentaire.